梅毒

梅毒(syphilis),俗称杨梅疮、花柳病, 是由梅毒螺旋体(苍白螺旋体,Treponema pallidum, 简称TP)引起的慢性传染病。主要通过性交传染, 极少数患者通过接吻、哺乳、接有传染性损害病人的日常用品而传染, 可由母亲传染给胎儿。患病后病程漫长,早期侵犯生殖器和皮肤, 晚期侵犯全身各器官,并生多种多样的症状和体征,病变几乎能累及全身各个脏器。
梅毒与肺结核、麻风并列为世界三大慢性传染病。梅毒是艾滋病出现以前最令人生畏的一种性传播疾病,当然它也是一种很难对付的疾病。<中华人民共和国传染病防治法>中,梅毒被列为乙类传染病进行防治管理。
目录 |
流行病学
关于梅毒的起源和传播有很多争执,据西方学者认为,梅毒最初出现于美洲。1492年,航海家哥伦布的水手们从美洲把梅毒带回了欧洲。
16世纪以前,中国尚无梅毒的记载,西班牙人和葡萄牙人把梅毒传播到了亚洲。1498年,梅毒出现于印度。大约于1505年,梅毒由印度传入中国广东岭南一带,此后梅毒向中国内地传播。
1949年以后,梅毒在中国据称曾一度被消灭,80年代以来,随着对外交流的日益频繁,梅毒和其他性传播疾病一样在中国大陆死灰复燃,而且迅速蔓延。
传染源
梅毒是人类独有的疾病,显性和隐性梅毒患者是传染源,感染梅毒螺旋体的人的皮损分泌物、血液中含大量梅毒螺旋体。感染后的头2年最具传染性,2 年后基本不通过性传播。梅毒螺旋体可通过胎盘传给胎儿,并在感染后2年依然有传染给胎儿的危险。
传播途径
性接触是梅毒的主要传播途径,约占其95%以上。感染梅毒螺旋体的早期传染性最强。如果是显性梅毒,可发生性行为接触的任何部位的硬下疳,如生殖器、肛周、直肠、乳头、舌、咽、手指等部位的硬下疳。随着病期的延长传染性越来越小,一般认为感染后2年以上性接触就不再有传染性。
患有梅毒的孕妇可通过胎盘传染给胎儿,引起胎儿宫内感染,多发生在妊娠 4个月以后,导致流产、早产、死胎或分娩胎传梅毒儿。,一般认为孕妇梅毒病期越短,对胎儿感染的机会越大。感染后2年仍可通过胎盘传给胎儿。
梅毒螺旋体也可以间接接触传染,如通过接吻、 哺乳和被患者分泌物污染的衣裤、被褥等日常用品造成传播, 不过情况较少。
梅毒分类
依照感染时间,可分为先天梅毒和获得性梅毒。前者指由感染 梅毒螺旋体的传染给胎儿所患的梅毒,获得性梅毒指由母乳、 血液或性接触传染的儿童或成年人梅毒。
依照临床特点,可分为显性梅毒和潜伏梅毒。 前者有梅毒的临床表现,潜伏梅毒无临床表现,仅血清学检测证实感染梅毒螺旋体。
依照疾病过程,分为早期梅毒和晚期梅毒。 早期梅毒又分为一期梅毒和二期梅毒。感染梅毒螺旋体后3月内为一期梅毒;感染梅毒螺旋体后3个月到2年为二期梅毒。晚期梅毒也称三期梅毒,目前规定为感染TP后2年以上的为晚期梅毒。
在临床实践中,依据感染时间、临床特点、血清学检测和病程,进行诊断。如先天性早期显性梅毒、获得性二期隐性梅毒、获得性晚期显性梅毒等。
医学专业课程视频:梅毒的诊断与治疗
病程和症状

梅毒是一种慢性传染病,初起时为全身感染,病程缓慢,在发展中向人体各器官组织入侵,也可潜伏多年甚至终身没有临床表现。梅毒从传染来源可分为后天梅毒(获得性)和先天梅毒。后天梅毒在长期病程中,由于机体的抵抗力和反应性的改变,症状时显时隐。一般可分为一、二、三期梅毒。第一期梅毒为下疳期,也就是梅毒螺旋体进入人体,一般经过2到4周左右,在阴茎、阴唇、阴道口等处发生炎症反应,叫“硬下疳”,也叫“一期梅毒”;第二期为斑疹期,合称早期梅毒,传染性强,皮疹遍布全身,以四肢更明显,典型的症状为皮肤丘疹;第三期为晚期,会严重损害心脏和大动脉,造成心血管病变,并侵蚀脑和脊髓,造成精神病变,传染性小。
梅毒自然史及分期
7~60天 4~6周 第二个潜伏 一期梅毒─梅毒螺旋体感染 ────→硬下疳───→消退─────┬→二期梅毒 │ │ 平均2~4周 │ 1~2周 │ │ │ ├─────→近位淋巴结肿大───────────────┘ │ │ ├ 2~3周 ┐ │ └─────────5~7周─────────┴→RPR(+) │ ↓ 6周~6个月(3个月) 二期梅毒─梅毒螺旋体感染后────────→梅毒疹及皮肤附属器的改变 │ 下疳消后3~4周 特异疹扁平湿疣,淋巴结肿大→晚期 │ ↓ 2年及以上 晚期梅毒--梅毒螺旋体感染后──────→晚期梅毒疹及多器官和组织的损害(慢性肉芽肿)。
早期梅毒
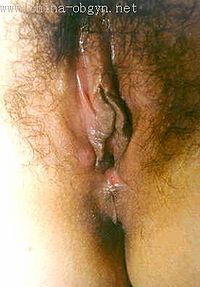
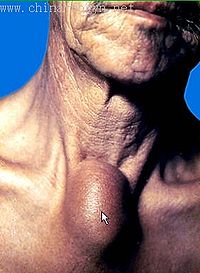
梅毒螺旋体从皮肤粘膜破损处进入人体后2-3天,经血液循环播散到全身。在3周左右的潜伏期结束后,发生硬性下疳,初起患部微红,逐渐出现硬结,直径约1厘米,单个,偶有2或3个。绝大多数出现在阴茎冠状沟附近,偶见阴茎体、阴唇系带、尿道、耻骨部位。非性交传染时,可见于唇、舌、肛门、医务工作者手指等处。下疳表面可破溃糜烂。下疳早期螺旋体多,而血清反应阴性,4-6周后全身淋巴结肿大,而血清反应转为阳性,表示机体对梅毒螺旋体起了反应。由于局部免疫,下疳可“不治自愈”。

潜伏在体内的螺旋体继续繁殖,在感染后3个月左右大量进入血液循环,产生广泛的第二期早发梅毒疹。皮疹多呈红、棕或青色玫瑰疹或斑疹型梅毒疮,惯发于躯体前、侧面和上肢,对称,不融合,圆形、椭圆形或稍不规则形。由于机体存在一定的免疫力,第二期也可“不治自愈”,再次进入静止的潜伏状态称第二期隐性梅毒。如未彻底治愈,在感染后2年或4年之内仍会复发,称为第二期复发梅毒疹。皮疹数目较少,颜色较暗。此外,肛门和外生殖器可出现扁平湿疣,其为乳头状片状损害,表面糜烂有渗出液。口腔、阴道上皮可发生灰白色周围充血的粘膜斑。以上损害中存在大量螺旋体,传染性极强。此外,尚有脱发、关节痛、骨膜炎等暂时受累的良性症状发生。本期各种损害仍可“自愈”,期限为4年,超过4年即进入第三期,或晚期梅毒。
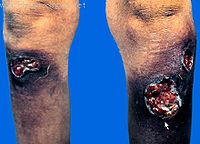
晚期梅毒
晚期梅毒的损害不仅限于皮肤粘膜,并可侵犯任何内脏器官或组织,破坏性大,病程长,可危及生命,血清反应多为阳性,但传染性小。晚期皮肤粘膜梅毒分为结节型梅毒疹和梅毒瘤两种,多发于头部、前臂、肩胛等处;后者称树胶样肿,结节大如胡桃,数量少,形圆,高出皮肤,中心逐渐软化破溃,形成圆形或多环形有凿缘的溃疡,有稠厚的树胶样分泌物。好发于头皮、前额及小腿等处,上腭及鼻部树胶样肿可致硬腭、鼻中膈穿孔,形成鞍鼻等。
梅毒感染10-20年后可发生内脏损害,主要是梅毒性心脏病、主动脉瘤、脊髓痨、麻痹性痴呆等。胎传梅毒或称先天梅毒的幸存者可出现楔状门齿、角膜炎、神经性耳聋等。
诊断和鉴别诊断
各期梅毒都有特殊的临床症状和特点,若见下疳伴有淋巴结肿大,全身广泛对称,特别是同时在手掌、足跖有斑疹或丘疹而无痛痒症状,或生殖器部有湿润增生斑丘疹块(扁平湿疣)并伴有全身性淋巴结肿大时,应考虑到早期梅毒的可能。若病人有不洁性交史,梅毒的可能性更大。此时应进行实验室检查,实验室检查有梅毒螺旋体检查和梅毒血清反应检查。临床常用的螺旋体检查法为暗视野映光法,梅毒螺旋体的螺旋紧密规则,折光强,运动活泼,易于辨认。发现梅毒螺旋体对一期梅毒诊断很有帮助,特别是已出现下疳而血清梅毒反应未转为阳性前更有诊断意义。
在二期梅毒的粘膜斑、湿丘疹和扁平湿疣等病损内也容易找到梅毒螺旋体。梅毒血清试验方法很多,所用抗原有非螺旋体抗原(心拟脂抗原)和梅毒螺旋体抗原两类。过去常用粗制牛心心拟脂抗原做沉淀试验(卡恩氏试验,曾译康氏试验等)和补体结合试验(瓦瑟曼氏试验等)。目前应用的性病研究室(VDRL)玻片试验则以纯心拟脂作抗原,其成分纯净,试验结果稳定。以梅毒螺旋体作抗原的试验,国际上常用的有荧光螺旋体抗体吸收试验 (FTA-ABS)、苍白螺旋体血凝试验(TPHA)等,其特异性强,敏感度高。梅毒血清试验对各期梅毒的诊断都很重要,早期梅毒常有强阳性反应。潜伏梅毒和无症状神经梅毒因无活动的临床症状,主要靠梅毒血清试验诊断,但应注意梅毒血清试验可以出现假阳性反应,一些非梅毒的疾病,如疟疾、系统性红斑狼疮等可出现阳性反应,称为生物学假阳性反应。在下疳的早期,梅毒血清反应常为阴性,晚期梅毒中也可阴性,特别是在晚期神经梅毒的脊髓痨患者阴性率可达30~50%。
治疗
第二次世界大战结束后,抗生素盘尼西林有效治疗梅毒,彻底改变了人类的疾病经验,但仍无法将梅毒由世界上消除。梅毒的治疗现在主要以西药为主,自从青霉素用于治疗梅毒有奇效之后,中药基本不在作为主要医疗手段,只是起辅助作用。
治疗原则
强调早诊断,早治疗,疗程规则,剂量足够;疗后定期临床和实验室随访, 性伙伴同查同治。早期梅毒经彻底治疗可全愈并去除传染性,多数正规治疗的病人,6个月后USR、RPR或VDRL试验转成阴性或滴度显著降低, 如抗体滴度再升高,应是血清性复发。晚期梅毒治疗可消除组织内炎症,但已破坏的组织不会自然修复,为后遗症。
青霉素,如水剂青霉素、普鲁卡因青霉素、苄星青霉素等为首选药物。 对青霉素过敏者可选四环素、 红霉素等。 部分病人青霉素治疗之初可能发生吉海反应,可由小剂量开始加以防止。 梅毒治疗后第一年内应每3月复查血清一次,以后每6个月一次,共3年,末次复查包括检查脑脊液。神经梅毒和心血管梅毒应随访终身。
治疗主选参考方案
一期、二期梅毒及早期潜伏梅毒
- 非青霉素过敏者: 苄星青霉素G(长效西林) 240万u/次 1次/周 3周 分两侧臀部肌注或普鲁卡因青霉素G 80~120万u/天 肌注 连续十天
- 青霉素过敏者: 四环素 500mg/次 4次/天 口服 15~30天 或强力霉素 100mg/次 2次/天 口服 15天
- 头孢类药物,如头孢三嗪等以及新一代四环素类或大环内酯类药物, 如阿奇霉素等抗梅作用明显,也可选用或加用。
晚期梅毒
- 非青霉素过敏者: 苄星青霉素G 240万u/次 1次/周 3周 或普鲁卡因青霉素G 80~120万u/天 肌注 连续20天
- 青霉素过敏者: 四环素 500mg/次 4次/天 口服 连续30天 或强力霉素 100mg/次 2次/天 口服 连续30天
神经梅毒(Neurosyphilis)
- 非青霉素过敏者 水剂青霉素G 1200~2400万u/天 静点(200~400万u/每4小时) 连续10 ~14天 或普鲁卡因青霉素G 120万u/天 肌注 4次/天 连续14天 加服丙黄舒(probenecid)500mg 2~4次/天 上述疗程后,继续用苄星青酶素 240万u, 1/周 肌注 1~2周
青霉素过敏者: 四环素 500mg 4次/天 口服 连续30天 或强力霉素 200mg 2次/天 口服 连续30天
心血管梅毒
须住院治疗,纠正心功能代偿后应用抗梅药物,特应小心J-HR
- 非青霉素过敏者: 水剂青霉素G 首日10万u 1次/日 次日10万u 2次/日 第三日20万u 2次/日 第四日起改用普鲁卡因青霉素G 普鲁卡因青霉素G 80万U/天 肌注 15天/疗程 停2周 再加1个疗程
- 青霉素过敏者 四环素 500mg/次 4次/天 口服 连续30天
孕妇梅毒
非青霉素过敏者,青霉素类治疗同非孕妇患者; 青霉素过敏者早期梅毒及早期潜伏梅毒,用红霉素 500mg,4次/天,连续15天;晚期梅毒( 晚期潜伏梅毒、晚期良性梅毒、神经梅毒、心血管梅毒等),红霉素 500mg/次,4次/天,连续 30天。
先天性梅毒
- 非青霉素过敏者:
- 早期先天性梅毒(2岁以内)
- 脑脊液异常者: 水剂青霉素G 5万u/kg/天 分2次肌注或静脉点滴 连续10天 或 普鲁卡因青霉素G 5万u/kg/天 肌注 连续10天
- 脑脊液正常者: 苄星青霉素G 5万u/kg/天 肌注 连续10天
- 晚期梅毒(大于2岁) 普鲁卡因青霉素G 20万u/kg/天 分2次静脉点滴 连续10天
- 早期先天性梅毒(2岁以内)
- 青霉素过敏者: 红霉素 7.5~12.5mg/kg/天 分4次口服 连续30天
孕妇的梅毒治疗事项
- 有梅毒病史的已婚妇女在孕前一定进行全面梅毒检查 有过不洁性生活或者曾感染过梅毒的女性在打算怀孕前,最好去正规医院做全面梅毒检测,对于那些梅毒治疗完成、梅毒症状不明显的已婚女性也要在确定梅毒完全治愈后,才能怀孕。梅毒检测的项目应包括梅毒血清筛查试验(如VSR或RPR试验)、梅毒试验以及FTAABS或TPHA试验,其中的任何一种结果为阳性都需要进行驱梅治疗。如果梅毒孕妇在妊娠3个月检查结果依然为阴性,则需再治疗一次;如果妊娠末3个月血清学试验为阳性,则更需要完全治疗梅毒了。
- 健康孕妇妊娠期感染梅毒的治疗事项: 健康的孕妇如果在妊娠期内感染梅毒,这时的血清检查结果可能是阴性的,在妊娠末3个月一定要及时给予驱梅治疗。
如何判断梅毒是否完全治疗
现在通常是用梅毒血清学的检测来加以判断,目前各大医院比较常用的是RPR(快速血浆反应素环状卡片试验)和TPHA(梅毒螺旋体血球凝集试验)。 RPR是非特异性梅毒血清学试验,常用于早期诊断梅毒,但对潜伏期梅毒、神经梅毒不敏感。TPHA检测血清中特异性梅毒螺旋体抗体,有较高的敏感性和特异性。本法检测一旦阳性,无论治疗与否或疾病是否活动,通常终身保持阳性不变,其滴度变化与梅毒是否活动无关,故不能作为评价疗效或判定复发与再感染的指标,只能够作为梅毒的确认试验。
凡确诊为梅毒者,治疗前最好做定量试验。两次定量试验滴度变化相差2个稀释度以上时,才可判定滴度下降。梅毒患者在经过正规治疗以后,头三个月应当每月复查一次RPR的滴度,以后的可改为每三个月复查一次RPR,第二年每三个月或每半年复查一次RPR,以观察比较当次与前几次的RPR滴度变化的情况。因此,梅毒患者治疗后的随访观察一般在两年的时间。如果每次检测的RPR的滴度呈现不断下降的趋势,说明抗梅治疗是有效的。如果连续三次到四次检测的结果都是阴性,则可以认为该患者的梅毒已经治愈。
梅毒患者在抗梅治疗后,其血清反应一般有3种变化的可能:
- 血清阴转。
- 血清滴度降低不阴转,或血清抵抗。
- 血清反应表明复发。
各期梅毒接受不同药物的治疗,血清反应阴转率可有差别。早期梅毒接受任何抗梅药物治疗,血清阴转率皆高,通常在1年内可达70%~95%,个别报告可达100%。当早期梅毒正规抗梅治疗后6个月,或晚期梅毒正规抗梅治疗后12个月,血清反应仍然维持阳性,在临床上称之为血清抵抗或血清固定,发生原因可能与体内仍有潜在的活动性病变、患者免疫力持久、对抗梅治疗剂量不足或有耐药等因素有关。三期梅毒的实质性神经梅毒(如脊髓痨、麻痹性痴呆)即使经长期正规的抗梅治疗,仍然有50%~80%的病人会发生血清抵抗。早诊断、早治疗、足疗程是避免发生血清抵抗的最佳手段。
如果梅毒患者接受了不足量的抗梅治疗后,血清反应可以在暂时阴转后不久又转为阳性,或者滴度升高4倍(如由1:2升至1:8),此即谓“血清复发”,由此可见,抗梅治疗的正规足量与否与血清复发存在着密切关系。
综上所述,梅毒的治疗宜早期正规足量,RPR滴度的前后比较可以观察到抗梅治疗的疗效。
预防
梅毒是由梅毒螺旋体引起的. 梅毒螺旋体是由一种运动起来有点像精子的叫做梅毒螺旋体的厌氧病菌,它们怕干燥,怕氧气,所以在人体外的生活力很低,肥皂水及一般消毒水可于短时间将其杀死。 梅毒螺旋体在干燥和阳光照射下很快死亡,普通消毒剂如升汞(1:1000)和热肥皂水都能在短时间内使之死亡,煮沸则立即死亡。所以汽车拉手、楼梯扶手等公共设施一般不会传播梅毒。梅毒螺旋体在潮湿环境下可以生存较长时间。
梅毒主要通过性交接触传染,除了生殖器与生殖器接触外,也要考虑到性器官与口唇、手的接触传染。传染途径还包括接吻,共用餐具,医务人员检查患者、接触病人血液等的间接感染。因此,在医院里为梅毒病人检查、手术时用过的器械,应专门严格消毒。
由于人类对梅毒无先天性免疫力,无预防性疫苗,最好的预防就是注意性卫生,洁身自好。即使完全治愈的病人,如果再与梅毒患者接触,还可导致再次感染。
同治皇帝是否死于梅毒?
相传,同治皇帝是死于梅毒,也有人说是死于天花,那么到底同治皇帝的真正死因是什么呢,请参阅同治皇帝死于梅毒?
参看
| 梅毒为中华人民共和国乙类法定传染病。 |
| 梅毒为台湾第三类法定传染病。 |
| |||||||||||||||||||||||||||||||||
| ||||||||||||||||||||||||||||||||||||||