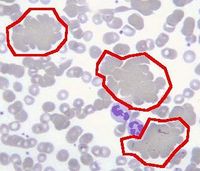
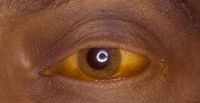
溶血性贫血
溶血(hemolysis)是红细胞遭到破坏,寿命缩短的过程。当溶血超过骨髓的代偿能力,也就是说造血的速度没有溶血的速度快,引起的贫血即为溶血性贫血(hemolytic anemia,HA)。骨髓具有正常造血6~8倍的代偿能力,溶血发生而骨髓能够代偿时,可无贫血,称为溶血性疾病。由于造成溶血性贫血的病因较多,每种疾病的临床特点不甚相同,故不可能一概而论,本词条旨在概括性介绍溶血性贫血,若想进一步了解,请参看相关词条。
目录 |
临床分类
溶血性贫血的病因较多,可能是红细胞膜的异常,也可能是某些酶的缺乏,也可能是珠蛋白生成的障碍等,按发病机制,溶血性贫血的临床分类如下:
红细胞自身异常所致的HA
1.红细胞膜异常
(1)遗传性红细胞膜缺陷,如遗传性球形细胞增多症、遗传性椭圆形细胞增多症、遗传性棘形细胞增多症、遗传性口形细胞增多症等。
(2)获得性血细胞膜糖化肌醇磷脂(GPI)锚连膜蛋白异常,如阵发性睡眠性血红蛋白尿(PNH)。
2.遗传性红细胞酶缺乏
(1)戊糖磷酸途径酶缺陷,如葡萄糖-6-磷酸脱氢酶(G6PD)缺乏症等。
(2)无氧糖酵解途径酶缺陷,如丙酮酸激酶缺乏症等。
由于这些酶的缺乏,红细胞不能正常发育,或容易破裂,造成溶血,此外,核苷代谢酶系、氧化还原酶系等缺陷也可导致溶血性贫血。
3.遗传性珠蛋白生成障碍
(1)珠蛋白肽链结构异常不稳定血红蛋白病,血红蛋白病S、D、E等。
(2)珠蛋白肽链数量异常地中海贫血。
4.血红素异常
(1)先天性红细胞卟啉代谢异常如红细胞生成性血卟啉病,根据生成的卟啉种类,又分为原卟啉型、尿卟啉型和粪卟啉型。
(2)铅中毒影响血红素合成可发生HA。
红细胞外部异常所致的HA
1.免疫性HA
(1)自身免疫性HA温抗体型或冷抗体型(冷凝集素型、D-L抗体型);原发性或继发性(如SLE、病毒或药物等)。
(2)同种免疫性HA如血型不符的输血反应、新生儿HA等。
2.血管性HA
(1)微血管病性HA如血栓性血小板减少性紫癜/溶血尿毒症综合征(TTP/HUS)、弥散性血管内凝血(DIC)、败血症等。
(2)瓣膜病如钙化性主动脉瓣狭窄及人工心瓣膜、血管炎等。
(3)血管壁受到反复挤压如行军性血红蛋白尿。
4.理化因素 大面积烧伤、血浆中渗透压改变和化学因素如苯肼、亚硝酸盐类等中毒,可因引起获得性高铁血红蛋白血症而溶血。
临床表现=
急性溶血性贫血短期内在血管内大量溶血。起病急骤,临床表现为严重的腰背及四肢酸痛,伴头痛、呕吐、寒战,随后高热、面色苍白和血红蛋白尿、黄疸。严重者出现周围循环衰竭和急性肾衰竭。
慢性溶血性贫血临床表现有贫血、黄疸、脾大。长期高胆红素血症可并发胆石症和肝功能损害。慢性重度溶血性贫血时,长骨部分的黄髓可以变成红髓。儿童时期骨髓都是红髓,严重溶血时骨髓腔可以扩大,X摄片示骨皮质变薄,骨骼变形。髓外造血可致肝、脾大。
发病机制与实验室检查
红细胞破坏、血红蛋白降解
1.血管内溶血血型不合输血、输注低渗溶液或阵发性睡眠性血红蛋白尿时,溶血主要在血管内发生。受损的红细胞发生溶血,释放游离血红蛋白形成血红蛋白血症。血红蛋白有时可引起肾小管阻塞、细胞坏死。游离血红蛋白能与血液中的结合珠蛋白相结合。结合体分子量大,不能通过肾小球排出,由肝细胞从血中清除。未被结合的游离血红蛋白能够从肾小球滤出,形成血红蛋白尿排出体外。部分血红蛋白在近端肾小管被重吸收,在近曲小管上皮细胞内分解为卟啉、铁及珠蛋白。反复血管内溶血时,铁以铁蛋白或含铁血黄素的形式沉积在上皮细胞内。如近曲小管上皮细胞脱落随尿排出,即形成含铁血黄素尿。血管内溶血过程的实验室检查如下:
- 血清游离血红蛋白血管内溶血时大于40mg/L。
- 血清结合珠蛋白血管内溶血时低于0.5g/L。溶血停止约3~4天后,结合珠蛋白才恢复原来水平。
- 血红蛋白尿尿常规示隐血阳性,尿蛋白阳性,红细胞阴性。
- 含铁血黄素尿(Rous试验):镜检经铁染色的尿沉渣,在脱落上皮细胞内发现含铁血黄素。主要见于慢性血管内溶血。
2.血管外溶血:见于遗传性球形细胞增多症和温抗体自身免疫性HA等,起病缓慢。受损红细胞主要在脾脏由单核一巨噬细胞系统吞噬消化,释出的血红蛋白分解为珠蛋白和血红素。珠蛋白被进一步分解利用,血红素则分解为铁和卟啉。铁可再利用,卟啉则分解为游离胆红素,后者经肝细胞摄取,与葡萄糖醛酸结合形成结合胆红素从胆汁中排出。胆汁中结合胆红素经肠道细菌作用,被还原为粪胆原,大部分随粪便排出。少量粪胆原又被肠道重吸收进入血循环,重吸收的粪胆原多再次通过肝细胞重新随胆汁排泄到肠腔中去,形成“粪胆原的肠肝循环”,小部分粪胆原通过肾随尿排出,称之为尿胆原。
巨幼细胞贫血、骨髓增生异常综合征等因造血有缺陷,幼红细胞在成熟前已在骨髓内破坏,称为无效性红细胞生成(ineffective erythropoiesis)或原位溶血,可伴有溶血性黄疸,是一种特殊的血管外溶血。
血管外溶血的实验室检查如下:
- 血清胆红素:溶血伴有的黄疸称溶血性黄疸,以血清游离胆红素增高为主,结合胆红素少于总胆红素的15%。黄疸的有无除取决于溶血程度外,还与肝处理胆红素的能力有关,因此HA不一定都有黄疸。慢性HA由于长期高胆红素血症导致肝功能损害,可合并肝细胞性黄疸。
- 尿常规:尿胆原增多,呈强阳性,而胆红素阴性。
- 24小时粪胆原和尿胆原:血管外溶血时粪胆原和尿胆原排出增多,前者每日排出量大于40~280mg,数量受腹泻、便秘和抗生素等药物的影响。后者每日排出量大于4mg,但慢性溶血患者尿胆原的量并不增多,仅在肝功能减退不能处理从肠道重吸收的粪胆原时才会增加。
红系代偿性增生
循环红细胞减少,可引起骨髓红系代偿性增生。此时外周血网织红细胞比例增加,可达0.05~0.20。血涂片检查可见有核红细胞,在严重溶血时尚可见到幼粒细胞。骨髓涂片检查显示骨髓增生,红系比例增高,以中幼和晚幼红细胞为主,粒红比例可以倒置。部分红细胞含有核碎片,如Howell-Jolly小体和Cabot环。
红细胞具有缺陷或寿命缩短
可通过针对各类HA发病机制的实验室检查来发现红细胞的缺陷(详见以后各节)。红细胞的寿命可以用放射性核素51Cr标记红细胞的方法进行测定。
诊断与鉴别诊断
诊断
- 详细询问病史 了解有无引起HA的物理、机械、化学、感染和输血等红细胞外部因素。如有家族贫血史,则提示遗传性HA的可能。
- 有急性或慢性HA的临床表现,实验室检查有红细胞破坏增多或血红蛋白降解、红系代偿性增生和红细胞缺陷寿命缩短三方面实验室检查的依据并有贫血,此时即可诊断HA。
- 溶血主要发生在血管内,提示异型输血,PNH,阵发性冷性血红蛋白尿等HA的可能较大;溶血主要发生在血管外,提示自身免疫性HA,红细胞膜,酶,血红蛋白异常所致的HA机会较多。
- 抗人球蛋白试验(Coombs试验):阳性者考虑温抗体型自身免疫性HA,并进一步确定原因。阴性者考虑①Coombs试验阴性的温抗体型自身免疫性HA;②非自身免疫性的其他溶血性贫血。
鉴别诊断
以下几类临床表现易与HA混淆:①贫血及网织红细胞增多:如失血性贫血、缺铁性贫血或巨幼细胞贫血的恢复早期;②非胆红素尿性黄疸:如家族性非溶血性黄疸(Gilbert综合征等);③幼粒幼红细胞性贫血伴轻度网织红细胞增多:如骨髓转移瘤等。以上情况虽类似HA,但本质不是溶血,缺乏实验室诊断溶血的三方面的证据,故容易鉴别。无效性红细胞生成时兼有贫血及非胆红素尿性黄疸,是一种特殊的血管外溶血,应予注意。
治疗
溶血性贫血是一类性质不同的疾病,其治疗方法不能一概而论。总的治疗原则如下:
一、病因治疗:去除病因和诱因极为重要。如冷型抗体自体免疫性溶血性贫血应注意防寒保暖;蚕豆病患者应避免食用蚕豆和具氧化性质的药物,药物引起的溶血,应立即停药;感染引起的溶血,应予积极抗感染治疗;继发于其他疾病者,要积极治疗原发病。
如自体免疫溶血性贫血、新生儿同种免疫溶血病、阵发性睡眠性血红蛋白尿等,每日强的松40-60mg,分次口服,或氢化考的松每日-300mg,静滴,如自体免疫溶血性贫血可用环磷酰胺、硫唑嘌呤或达那唑等。
三、脾切除术:
脾切除适应证:①遗传性球形红细胞增多症脾切除有良好疗效;②自体免疫溶血性贫血应用糖皮质激素治疗无效时,可考虑脾切除术;③地中海贫血伴脾功能亢进者可作脾切除术;④其他溶血性贫血,如丙酮酸激酶缺乏,不稳定血红蛋白病等,亦可考虑作脾切除术,但效果不肯定。
四、输血:
贫血明显时,输血是主要疗法之一。但在某些溶血情况下,也具有一定的危险性,例如给自体免疫性溶血性贫血患者输血可发生溶血反应,给PNH病人输血也可诱发溶血,大量输血还可抑制骨髓自身的造血机能,所以应尽量少输血。有输血必要者,最好只输红细胞或用生理盐水洗涤三次后的红细胞。一般情况下,若能控制溶血,可借自身造血机能纠正贫血。
五、其它:
并发叶酸缺乏者,口服叶酸制剂,若长期血红蛋白尿而缺铁表现者应补铁。但对PNH病人补充铁剂时应谨慎,因铁剂可诱使PNH病人发生急性溶血。
六、中医辨证:
本病为先天不足、后天失养引起的。治疗上我们以补虚、活血化淤、清利湿热并重。黄疸明显时以清利湿热为主;晚期后积聚形成时加用活血化淤药。积极消除诱因,预防溶血发作,对已发作者应尽快控制溶血及纠正贫血,诱导肝细胞微粒体中葡萄糖醛酰转移酶的活性,从而加速间接胆红素的转化,一般服药一周左右后,血胆红素明显下降,黄疸明显减轻。不治已病治未病。临床验证疗效满意。
中医认识
中医认为溶血性贫血属"虚分'、"黄疸"范畴,一般无黄疸者按虚劳辨证,有黄疸者按黄疸辨证《灵枢.经脉篇》中说:"脾足大阴之脉,……是主脾所生病者,溏瘕泄,水闭,黄疸。"认为黄疸为脾病。《千金要方.病源.胎胆候》对新生儿溶血性贫血的病因及症状描述甚详:'小儿在胎,其母脏气有热,熏热于胎,至生下小儿,体皆黄,谓之胎胆也。"其"又有百日、半岁小儿,非关伤寒温病,而身徽黄者,亦是胃热,慎不可炙也'的描述与家族性溶血性贫血相似。而《千金翼方》之'身目俱黄,发热恶寒、少腹满急、小便难"记载与急性溶血表现相似。《金匾要略》中说:"病黄疸,……从湿得之。诸病黄家,但利其小便、…",认为黄疸的治疗应以祛湿利小便为法。
中医辨证治疗
中医按“黄疸”、“积聚”辨证。
诊断
1、发病特点:本病多为慢性起病,常反复发作,以乏力、头晕、黄疸为主症,发病过程中可有急性发作,症见畏寒、发热、腰背酸痛、身目俱黄等。
2、证候特点:本病以本虚标实为特征,气血亏虚虚贯穿疾病始终,甚则出现脾肾两虚;邪实为湿热寒滞之邪及瘀血内阻。其中湿热内蕴型发病较急、症状较重,以邪实为主;气血两虚型以虚证为主,可兼见湿热之邪所致之白睛色黄、小便色深等症;正虚瘀阳型为虚、热、瘀相兼致病,正虚邪实均较甚,病情常呈反复发作。肾虚寒凝型平素以一派阳虚证为主,遇寒或在冬季加重,并出现身目俱黄及小便色深之症。
鉴别诊断
1、萎黄:姜黄是气血亏虚耗,失于荣养所致,表现为皮肤干黄无泽,伴头晕、心悸,与黄疸的根本区别在于白睛与小便均不黄。
2、黄汗:黄汗临床表现为汗出色黄染衣,但无黄疸之白睛色黄。如《金匾要略.水气篇》指出:“黄汗之为病,身体肿,发热汗出而渴,状如风水,汗沾衣,色正黄,如柏汁,脉自沉’及“黄汗之病,两径自冷……又从腰以上必汗出,下无汗,腰髓弛痛,如有物在皮中状,剧者不能食,身疼重,小便不利。”
辨证要点
本病起病慢,常反复发作,症见乏力、黄疸、小便色深等,部分患者有急性发作史,症见畏寒发热、黄疸、腰背酸痛、小便色深等。本病以本虚标实为特征,正虚贯穿整个疾病始终。症见身目俱黄,小便色深、甚如酱油色,乏力气短,头晕心悸,唇甲色淡甚见恶寒发热,腰背酸痛,舌淡苔黄或黄燥,脉滑数者为湿热内蕴型;症见面色苍白或萎黄,乏力,心悸,气短,头晕,唇甲色淡,神疲懒言,舌质淡,苔白,脉细弱者为气血两虚型;湿热之邪未清者可见白睛轻度发黄,小便色深。以乏力,心悸气短,面色黧黑或萎黄,唇甲色淡,胁下积块,肢体疼痛或腹痛,固定不移,白睛色黄,舌质暗或有瘀点瘀斑,脉细涩为主症者为正虚瘀阻型;以面色苍白,头晕乏力,食少便溏,夜尿频多,形寒肢冷,腰背酸痛,甚则口唇爪甲青紫,麻木甚至刺痛,身目俱黄,小便色深,遇寒加重,舌淡胖,有齿痕,脉沉细为主症者为肾虚寒凝型。
治疗原则
本病治疗以扶正祛邪为原则,根据不同的发病机制分别采用清热利湿、益气养血,益气养血兼清湿热,补益气血、活血祛瘀,温肾助阳、祛寒除湿的治疗方法。
预后
本病病程较长,黄疸多呈反复发作。感受外邪、过度劳累、情志不调可诱发其发作,尤其肾虚寒凝多为寒冷所诱发。多数病人在中西医结合治疗后可长期存活,有严重并发症(心力衰竭、急性肾功能衰竭、严重感染)而伴有呼吸困难、肢肿、尿少或高热持续不退等危重症候者,预后不良。
预防
湿热蕴结型应注意休息、少食辛辣助热之品;气血两虚与正虚瘀结型应注意调节饮食,调畅情志,勿过劳,防止感冒;肾虚寒凝型应注意避寒保暖。
可适量服用维生素E来预防因缺少维生素E而引发的溶血性贫血。
新生儿溶血性贫血的常识
由于胎儿的遗传物质一半与其母相同,另一半则与父相同。胎儿的血型与母亲不一致的情况较为普遍。当胎儿尚在母腹中时,由于母、胎之间的血流是不相通的,所以不会引起反应。只有在分娩或流产时,产道受到不同程度损伤,胎儿血液可进入母体,就可能引起免疫反应,殃及以后的胎儿及新生儿。
引起新生儿不良反应的血型不合有Rh血型系统和ABO血型系统,前者发生率低,但反应严重,后者虽发生率较高,但反应轻微。
Rh血型系统分为Rh+和Rh-两型。Rh+者表示红细胞表面有D抗原,Rh-者其红细胞无D抗原。中国人绝大多数为Rh+者。如果母亲为Rh-,而所怀胎儿为Rh+时,分娩或流产,均可使胎儿的红细胞进入母体,使母体产生免疫反应,产生针对D抗原的抗体(称抗D抗体或抗Rh抗体)。当该母亲怀孕第二胎又是Rh+时,母体的抗体因属IgG,可以通过胎盘进入胎儿体内,与胎儿红细胞上D抗原结合,在血浆补体蛋白作用下,引起红细胞溶解破坏,故胎儿出生后发生新生儿溶血症,溶血现象严重,甚至死亡。
母亲与胎儿ABO血型不符的情况很普遍,但所致新生儿溶血症并不常见,即使发生亦较轻,其原因为:①母亲体内天然存在的血型抗体为IgM,不能通过胎盘进入胎儿体内;②ABO血型抗原除存在于红细胞外,其它组织的细胞表面及体液中亦有,所以进入胎儿体内的血型抗体首先与体液中的血型抗原结合,从而减少了对红细胞的影响。所以反应轻微,症状不明显。
新生儿溶血症尚无有效的治疗方法。对因Rh血型不符所致的新生儿溶血症,可于产后72小时内给母亲注射抗D抗体,以免Rh+红细胞使母体致敏,对再次妊娠胎儿免于发生新生溶血症有较好的预防效果。
六种补血药膳
花生枣米粥
花生米30粒,红枣10枚、大米粥。白糖各适量。花生米剥去红衣,加水煮于六成熟人红枣煮烂,取出红枣去皮、核,与花生均碾成泥调人粥中。入白糖略煮即可食用。功能是养血补脾、肺,适用于贫血,血小板减少性紫癜,即可用为平时保健食品。
枸杞蒸母鸡
枸杞20g,母鸡1只,调料适量。将枸杞装入鸡腹内,置器内加葱段、生姜、清汤、食盐、料酒、胡椒粉适量、加盖蒸2小时取出,加姜、葱、味精等调料,饮汤食肉。
功能是补血,滋肝肾。适用于肝肾不足所至头晕、目眩,多梦、健忘、腰膝酸软、遗精等症。
当归煮鸡蛋
当归9g,鸡蛋2个,红糖 50g。当归煎水取汁后,打入鸡蛋煮熟,人红糖调匀,每次月经净后食1~2次。
功能是补血调经,尤适用于妇女血虚,月经不调,或身体虚弱等症。
枸杞银耳羹
银耳20g,枸杞25g,冰糖或白糖100g,鸡蛋2个。将银耳泡发后摘除蒂头,枸杞洗后沥水,打蛋取清。沙锅加水,沸后投蛋清、糖撑匀,再沸时入枸杞和银耳,炖片刻。
功能是滋补强身。
清炖乌龟
用乌龟l~2只,宰杀洗净,去内脏、头、爪、龟甲,龟肉放炖盅内,加清水,隔水炖熟,加油、盐等调味后食。功能是益阴补血,适用于阴虚盗汗、潮热等证的辅助治疗。
麦冬100g,黑芝麻 300g,蜂蜜、冰糖或白糖300g。将黑芝麻淘净,火炒,倒出冷却研碎。麦冬去心洗净,加水半碗,浸l小时。将麦冬及其浸液、芝麻、蜂蜜、冰糖同倒入瓷盆内,加盖,旺火隔水蒸3小时离火。
功能本糖膳滋补阴血,能强身健体,延年益寿。
参看
参考文献
- 希氏内科学
- 第8版内科学.人民卫生出版社
| 血液 |
|---|
| 白血病 和 白血球 |
| 淋巴系统: 淋巴性白血病 (急性, 慢性) | 淋巴瘤 (霍奇金淋巴瘤, 非霍奇金淋巴瘤) | 淋巴增生 | 骨髓癌 (多发性骨髓癌, 质浆细胞瘤) |
| 骨髓: 骨髓性白血病 (急性, 慢性) | 骨髓增殖性疾病 (原发性血小板增多症, 红血球增多症) | 骨髓成形不良症候群 | 骨髓纤维化 | 嗜中性白血球过低症 |
| 红血球 |
| 贫血 | 血色病 | 镰状细胞贫血 | 地中海贫血 | 溶血性贫血 | 再生不良性贫血 | 蚕豆症 | 遗传性球形红细胞增多症 | 遗传性椭圆形红血球增多症 | 其他血红蛋白病 |
| 凝血因子和血小板 |
| 血栓形成 | 深静脉血栓形成 | 肺栓塞 | 血友病 | 自发性血小板缺乏紫斑症 | 血栓性血小板缺乏紫斑症 | 弥散性血管内凝血 |