急性脊髓炎
急性脊髓炎(acute myelitis)是指脊髓的一种非特异性炎性病变,多发生在感染之后,炎症常累及几个髓节段的灰白质及其周围的脊膜、并以胸髓最易受侵而产生横贯性脊髓损害症状。部分病人起病后,瘫痪和感觉障碍的水平均不断上升,最终甚至波及上颈髓而引起四肢瘫痪和呼吸肌麻痹,并可伴高热,危及病人生命安全,称为上升性脊髓炎,以下主要介绍急性横贯性脊髓炎。
目录 |
病因
病因未明,可能由于某些病毒感染所致,或感染后的一种机体自身免疫反应,有的发生于疫苗接种之后。
病理
炎症可累及脊髓的不同部位,但以上胸髓最多见。病变部位的脊髓肿胀、充血、变软,软脊膜充血、混浊,脊髓切面灰白质分界不清,可见点状出血。镜下见有软脊膜充血和炎性细胞浸润。严重者脊髓软化、坏死,后期可有脊髓萎缩和疤痕形成。
临床表现
以青壮年多见。病前数天或1~2周可有发热、全身不适或上呼吸道感染等病史。起病急,常先有背痛或胸腰部束带感,随后出现麻木、无力等症状,多于数小时至数天内症状发展至高峰,出现脊髓横贯性损害症状。
运动障碍
以胸髓受损害后引起的截瘫最常见,如颈髓受损则出现四肢瘫,并可伴有呼吸肌麻痹。早期脊髓休克阶段,病变水平以下呈弛缓性瘫痪、肌张力降低、深反射消失,病理反射也可引不出来。通常于2~3周后,逐渐过渡到痉挛性瘫痪,肌张力逐渐升高,尤以伸肌张力增高较明显,深反射出现继而亢进,病理反射明显,与此同时有时肌力也可能开始有所恢复,恢复一般常需数周、数月之久,但最终常有一些体征残留。倘病变重,范围广或合并有尿路感染等并发症者,脊髓休克阶段可能延长,有的可长期表现为弛缓性瘫痪,或脊髓休克期过后出现痉挛性屈曲性肢体瘫痪,此时肢体屈肌张力增高,稍有刺激,双下肢屈曲痉挛,伴出汗、竖毛反应和大小便自动排出等症状,称为脊髓总体反射。以上情况常提示预后较差,一些患者可终生瘫痪致残。
感觉障碍
损害平面以下肢体和躯干的各类感觉均有障碍,重者完全消失、系双脊髓丘脑束和后索受损所致。在感觉缺失区上缘可有一感觉过敏带。
植物神经障碍
脊髓休克期,由于骶髓排尿中枢及其反射的机能受到抑制,排尿功能丧失,尿潴留,且因膀胱对尿液充盈无任何感觉,逼尿肌松弛,而呈失张力性膀胱,尿容量可达1000ml以上;当膀胱过度充盈时,尿液呈不自主地外溢,谓之充盈性尿失禁。当脊髓休克期过后,因骶髓排尿中枢失去大脑的抑制性控制,排尿反射亢进,膀胱内的少量尿液即可引起逼尿肌收缩和不自主排尿,谓之反射性失禁。如病变继续好转,可逐步恢复随意排尿能力。此外,脊髓休克期尚有大便秘结、损害平面以下躯体无汗或少汗、皮肤干燥、苍白、发凉、立毛肌不能收缩;休克期过后,皮肤出汗及皮肤温度均可改善,立毛反射也可增强。如是颈髓病变影响了睫状内脏髓中枢则可出现Horner征。
实验室检查
急性期周围血白细胞总数可稍增高。脑脊髓液压力正常,除脊髓严重肿胀外,一般无椎管梗阻现象。脑脊液细胞总数特别是淋巴细胞和蛋白含量可有不同程度的增高,但也可正常。脑脊液免疫球蛋白含量也可有异常。
诊断和鉴别诊断
病史及症状
多青壮年发病,病前两周内有上感呼吸感染症状,或疫苗接种史。有受凉、过劳、外伤等发病诱因。首发症状为双下肢麻木、无力,病变相应部位背痛和束带感,尿潴留和大便失禁。
体检发现
有脊髓横贯损害的表现:
1.早期因"脊髓休克期"表现为驰缓性瘫痪,休克期后(3-4周)病变部位以下支配的肢体呈现上运动神经元瘫痪。
2.病损平面以下深浅感觉消失,部分可有病损平面感觉过敏带。
3.植物神经障碍:表现为尿潴留、大量残余尿及充盈性尿失禁,大便失禁。休克期后呈现反射性膀胱、大便秘结,阴茎异常勃起。
辅助检查
1.急性期外周血白细胞计数正常或稍高。
2.脑脊液压力正常,部分病人白细胞和蛋白轻度增高,糖、氯化物含量正常。
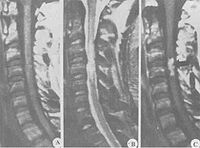
3.脊髓MRI示病变部位脊髓增粗,信号异常。
根据急性起病,病前的感染史,横贯性脊髓损害症状及脑脊液所见,不难诊断但需与下列疾病鉴别。
一、急性感染性多发性神经炎:
肢体呈弛缓性瘫痪,可有或不伴有肢体远端套式感觉障碍,颅神经常受损,一般无大小便障碍,起病十天后脑脊液常有蛋白一细胞分离现象。
二、脊髓压迫症:
脊髓肿瘤一般发病慢,逐渐发展成横贯性脊髓损害症状,常有神经根性疼痛史,椎管有梗阻。硬脊膜外脓肿起病急,但常有局部化脓性感染灶、全身中毒症状较明显,脓肿所在部位有疼痛和叩压痛,瘫痪平面常迅速上升,椎管有梗阻。必要时可作脊髓造影、磁共振象等检查加以确诊,一般不难鉴别。
三、急性脊髓血管病:
脊髓前动脉血栓形成呈急性发病,剧烈根性疼痛,损害平面以下肢体瘫痪和痛温觉消失,但深感觉正常。脊髓血管畸形可无任何症状,也可表现为缓慢进展的脊髓症状,有的也可表现为反复发作的肢体瘫痪及根性疼痛、且症状常有波动,有的在相应节段的皮肤上可见到血管瘤或在血客畸形部位所在脊柱处听到血管杂音,须通过脊髓造影和选择性脊髓血管造影才能确诊。
四、视神经脊髓炎:
急性或亚急性起病,兼有脊髓炎和视神经炎症状,如两者同时或先后相隔不久出现,易于诊断。本病常有复发缓解,胸脊液白细胞数、蛋白量有轻度增高。
治疗
抗炎
早期静脉滴注氢化可的松200~300mg或地塞米松10~20mg(溶于5%或10%葡萄糖液500ml中),1次/d,7~10次疗程。其后改为口服强的松30mg,1/d。病情缓解后逐渐减量。
脱水
脊髓炎早期脊髓水肿肿胀,可适量应用脱水剂,如20%甘露醇250ml静滴,2/d;或10%葡萄糖甘油500ml静滴,1/d。
改善血液循环
低分子右旋糖酐或706代血浆500ml静滴,1/d,7~10次疗程。
改善神经营养代谢机能
VitB族、VitC、ATP、辅酶A、胞二磷胆碱、辅酶Q10等药物口服,肌注或静滴。
防治并发症
(一)维护呼吸机能:保持呼吸道通畅,防治肺部感染,应按时翻身、变换体位、协助排痰,必要时作气管切开,如呼吸功能不全、可酌情作辅助呼吸。注意保暖,必要时予以抗生素。
(二)褥疮的防治:
1.褥疮的预防和护理
(1)避免局部受压。每2小时翻身一次,动作应轻柔,同时按摩受压部位。对骨骼突起处及易受压部位可用气圈、棉圈、海绵等垫起加以保护。
(2)保持皮肤清洁干燥,对大小便失禁和出汗过多者,要经常用温水擦洗背部和臀部,在洗净后敷以滑石粉。
(3)保持床面平坦、整洁、柔软。
2.褥疮的治疗与护理。主要是不再使局部受压,促进局部血液循环,加强创面处理。
(1)局部皮肤红肿、压力解除后不能恢复者,用50%酒精局部按摩,2~4次/d,红外线照射10~15分钟,1/d。
(2)皮肤紫红、水肿、起疱时,在无菌操作下抽吸液体、涂以龙胆紫、红外线照射2/d。
(3)水疱破裂、浅度溃烂时,创面换药,可选用抗生素软膏,复盖无菌纱布。
(4)坏死组织形成、深度溃疡、感染明显时,应切除坏死组织,注意有无死腔,并用1:2000过锰酸钾或双氧水或1:5000呋喃西林溶液进行清洗和湿敷,伤面换药,红外线照射。创面水肿时,可用高渗盐水湿敷。如创面清洁、炎症已消退,可局部照射紫外线,用鱼肝油纱布外敷,促进肉芽生长,以利愈合,如创面过大,可植皮。
(三)尿潴留及泌尿道感染的防治:尿潴留阶段,在无菌操作下留置导尿管,每4小时放尿一次,并用1:5000呋喃西林溶液或4%硼酸溶液或生理盐水冲洗膀胱,2/d。鼓励病人多饮水,及时清洗尿道口分泌物和保持尿道口清洁。每周更换导管一次。泌尿道发生感染时,应选用抗生素。
(四)预防便秘:鼓励病人多吃含粗纤维的食物,并可服缓泻剂,必要时灌肠。
(五)预防肢体挛缩畸形,促进机能恢复:应及时地变换体位和努力避免发生屈曲性瘫痪。如病人仰卧时宜将其瘫肢的髋、膝部置于外展伸直位,避免固定于内收半屈位过久。注意防止足下垂,并可间歇地使病人取俯卧位,以促进躯体的的伸长反射。早期进行肢体的被动活动和自主运动,并积极配合按摩、理疗和体疗等。
中医学理论
电针
(一)取穴
主穴:病灶上、下椎间隙,第2腰椎以下椎间隙、骶管。
(二)治法
每次选择两穴。以毫针刺入,缓缓进针至蛛网膜下腔(切忌过度深刺和乱捣乱插,以免伤及脊髓),接通电针仪,徐徐调节至适当强度。输出的脉冲电流要稳定,防止突然增强,引起不良反应。刺激时间15~20分钟,据症情而定,每日1次,15次为一疗程。电针仪输出线两极,宜接脊柱旁同侧穴,防止电流回路经过心脏。有严重心脏病者禁用或慎用。亦可在电针后,关元穴隔盐灸,连灸5壮,亦为每日1次。
(三)疗效评价
在常规中西药物治疗基础上,单用电针治疗28例,基本痊愈50%,显效21.43%[5]。电针加灸治疗7例,痊愈4例,有效3例,总有效率达100%。
(一)取穴
主穴:分组。1、肾俞、大肠俞、次 、环跳、秩边;2/关元、中极、气冲、足三里、阳陵泉、太溪。
(二)治法
先取第一组穴,均深刺用大幅度提插结合捻转手法,予以强刺激,反复运针1分钟后留针;继取第二组穴,以快速提插捻转之法,刺激宜弱,留针。然后,置艾炷(用艾条截成一寸长之小段)于针柄上点燃,使温热直透俞穴深部。二组都留针15~20分钟。每周治疗两次。
(三)疗效评价
疗效标准:痊愈:患者能不用依靠,行走如常人;好转:患者能走,但有时尚需依靠拐杖。
以上法治疗8例,均经用常规法体温基本正常的患者(发病15~30天),痊愈5例,好转3例[3]。
1.肺热伤津
(1)治法:清肺润燥生津
(3)组成:人参10g,麦冬12g,杏仁12g,麻仁12g,生石膏30g,桑叶12g,沙参20g。
(4)备选方:①桑杏汤加减:桑叶12g,杏仁12g,沙参12g,象贝母12g,香豆豉10g,栀子皮12g,梨皮10g。②沙参麦门冬汤加减:沙参12g,玉竹12g,麦门冬12g,桑叶12g,天花粉10g,生扁豆15g,甘草5g。
(5)加减:咽干口渴者,加天花粉20g、芦根20g、石斛15g;高热汗多者,加知母10g、连翘10g、金银花20g;身痛肢麻者,加川芎10g、牛膝15g。
(6)临证事宜:本病初期热邪较盛,表现为高热不退,治疗当以清热为主,养阴为辅,热退后病机重在伤阴,治疗则应以养阴为主,清热为辅。
2.湿热浸淫
(1)治法:清热利湿,通利筋脉。
(2)方剂:加味二妙散加减。
(3)组成:黄柏12g,苍术12g,防己12g,萆薢12g,木通10g,薏苡仁15g,木瓜15g,牛膝15g。
(4)备选方:①清燥汤加减:黄连6g,黄柏10g,当归12g,生地黄12g,猪苓12g,泽泻12g,苍术12g,茯苓12g,生黄芪30g,党参12g,怀牛膝12g,赤芍12g,红花10g,炒白术12g,麦冬12g。②四妙丸加味:炒黄柏12g,苍术12g,川牛膝12g,薏苡仁30g,鸡血藤20g,防己10g,木瓜10g。
(5)加减:肌肉疼痛加乳香6g、没药6g;发热加栀子10g、板蓝根20g;胸脘痞闷,四肢肿胀者,加厚朴10g、茯苓20g、泽泻20g;口干心烦者加生地黄20g、麦冬15g。
(6)临证事宜:本证病人不可急于填补,以免助湿生热,湿热伤阴者,要慎用辛温苦燥之品,同时可兼用养阴清热之法。
3.脾胃亏虚
(1)治法:补益脾胃。
(2)方剂:参苓白术散加减。
(3)组成:党参12g,白术12g,山药12g,扁豆15g,茯苓15g,薏苡仁15g,莲子肉15g,陈皮10g,砂仁5g,桔梗8g。
(4)备选方:补中益气汤加减。黄芪20g,炙甘草5g,党参15g,当归10g,陈皮6g,白术10g,升麻6g,柴胡6g。
(5)加减:若病久体虚,重用参芪,加枸杞子15g、龙眼肉15g;若动则气喘,四肢不温,加熟附子12g、肉桂3g、核桃肉15g;若肢痿不收,加木瓜10g、威灵仙12g;若心悸怔忡,加柏子仁10g、酸枣仁15g。
(6)临证事宜:脾胃亏虚易导致运化失常,饮食积滞,痰湿内停,气血不足,故应酌情配合消食导滞、祛湿化痰、益气养血的药物。
4.肝肾亏虚
(1)治法:补益肝肾,强筋壮骨。
(2)方剂:虎潜丸加减。
(3)组成:龟甲30g,知母15g,熟地黄15g,白芍15g,狗骨10g,锁阳10g,干姜6g,陈皮l0g。
(4)备选方:左归丸加减。熟地黄20g,山药20g,山茱萸15g,菟丝子15g,枸杞子15g,川牛膝15g,鹿角胶l0g(烊化),龟甲胶10g(烊化)。
(5)加减:若久病阴阳俱虚,可加仙灵脾15g、补骨脂15g、巴戟天12g;若肌枯肢痿,加川芎10g、鳖甲15g;
预防及预后
急性脊髓炎,如无严重的并发症,经恰当治疗,通常多数在3-6个月内可治愈。如发生褥疮、肺部或泌尿系感染等并发症,则往往影响病情恢复,或留有不同程度的后遗症。上升性脊髓炎如治疗不力,可于短期内出现呼吸功能衰竭。因此,患者应及时诊治。对本病的诊治专科性较强,劝告患者及其家庭应到有条件的神经疾病专科诊治,切勿轻信社会上的游医,以免误诊误治、浪费钱财。关于本病与多发性硬化的关系在疾病早期尚难肯定,有少数病者以后确诊为多发性硬化,因此应长期进行随访观察。
参看
| |||||||||||||||||||||||||||||||||||||||||||