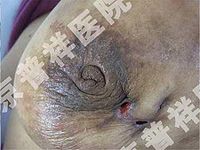
乳腺导管扩张症
乳腺导管扩张症是一种并不少见的良性疾病,常见于中、老年女性,高峰年龄为 50-60岁。由于其临床表现复杂多变,易被误诊为乳腺癌,使患者遭受不必要的扩大手术。
目录 |
简介
乳腺导管扩张症(dilation of mammary duct)是一种病程冗长、病变复杂而多样化的慢性乳腺病。
过去对本病认识不足,曾用过多种名称。Bloodgood(1923)因在乳晕区皮下常可触及扩张的乳腺导管呈条索状,类似面条样虫状物或呈棕红色管状肿物而被称为“静脉扩张肿”。Ewing(1925)在显微镜下发现病变中有大量浆细胞浸润;Adai(1933)在较详细的研究后发现,本病发展到后阶段,乳腺导管分泌物不仅刺激导管扩张,而且可以溢出管外,引起管周以浆细胞浸润为主的炎症反应并定名为“浆细胞性乳腺炎”。Dockerty(1941)发现扩张的乳腺导管中有许多灰色稠厚分泌物充塞或泌出,称本病为“粉刺性乳腺炎”。 Payne则称此病为“闭塞性乳腺炎”。1956年Haagensen和Stout根据其病理特点称为“乳腺导管扩张症”。认为浆细胞浸润仅是本病后期的一种炎症反应,其始发病变及其病理特征是以乳腺导管扩张为其基本病变。从而阐明了本病的本质,并得到大家公认。近来有学者认为浆细胞性乳腺炎不是乳腺导管扩张症的必然过程,浆细胞性乳腺炎有其特征性的形态和临床表现,而将其作为乳腺炎的一种特殊类型。
乳腺导管扩张症流行病学
该病发病常见于35~40岁的经产妇、非哺乳妇女,其次为绝经期后老年妇女占乳腺良性疾病的4%~5%。
乳腺导管扩张症病因
其病因尚无一致认识,可能和下列因素有关。
导管排泄障碍
如先天性乳头畸形、凹陷、不洁或外来毛发、纤维等引起乳孔堵塞,导管发育异常,乳腺结构不良,导致上皮增生炎症损伤等引起导管狭窄中断或闭塞。导管内分泌物积聚,引起导管扩张。部分中、老年妇女由于卵巢功能减退,乳腺导管呈退行性变管壁松弛,肌上皮细胞收缩力减退,导致导管内分泌物积聚而管腔扩张引起本病。
异常激素刺激
有学者发现病人血中性激素水平异常,排卵前期血中雌二醇(E2) 黄体生成素(LH)水平低于正常,而泌乳素(PRL) 水平高于正常。异常的性激素刺激能促使导管上皮产生异常分泌导管明显扩张。一般来说,单有阻塞存在而无异常激素刺激促使上皮分泌,不致发生导管扩张。导管排泄不畅,常是溢乳期发展到肿块期的主因。
感染
部分学者认为该病伴有厌氧菌感染或乳晕部感染,侵及皮下波及乳管,经乳管穿通后形成瘘管。或在导管阻塞的基础上,管内脱落的上皮细胞和类脂分泌物大量积聚,并逸出管壁分解后产生化学物质,引起周围组织的化学性刺激和抗原反应引起以浆细胞为主的炎症过程。
发病机制
乳腺导管扩张症的病理改变为:
大体形态
在乳头及乳晕下区有扭曲扩张的输乳管和大导管,有的形成囊状。受累乳管常为3~4条,多者可达十几条同时受累。扩张的导管直径可达3~4mm或更大。切面见扩张的导管及囊内充满黄褐色、奶油样或豆腐渣样黏稠物。管周有纤维组织增生并透明变性,形成白色半透明的纤维性厚壁。相邻的纤维性厚壁互相粘连成黄白相间的硬结,或坚实边界不清的肿块
镜下所见
早期改变见乳晕下输乳管及导管有不同程度的扩张,扩张的导管上皮细胞受压萎缩变
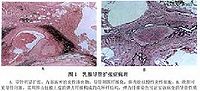
薄呈单层立方上皮或扁平上皮部分导管上皮坏死脱落,脱落的上皮细胞与类脂物质充满和堵塞管腔若扩张导管内容物外溢或部分管壁破坏。则后期可见管周组织内有大量浆细胞、组织细胞、中性白细胞及淋巴细胞浸润,或出现异物巨细胞反应、结核样小结节或假脓肿形成(图1)。此时应注意与结核及乳腺癌相鉴别。
乳腺导管扩张症临床表现
根据本病的病理改变和病程经过临床表现可分为3期
急性期
早期症状不明显,可有自发性或间隙性乳头溢液,只是在挤压时有分泌物溢出,溢液呈棕黄色或血性脓性分泌物,此症状可持续多年。随着病情的发展输乳管内脂性分泌物分解,刺激、侵蚀导管壁并渗出到导管外乳腺间质后,引起急性炎症反应。此时临床上出现乳晕范围内皮肤红、肿、发热、触痛。腋下可触及肿大的淋巴结并有压痛。全身可有寒战、高热等表现。此急性炎症样症状不久即可消退。
亚急性期
此期急性炎症已消退在原有炎症改变的基础上,发生反应性纤维组织增生。在乳晕区内形成具有轻微疼痛及压痛的肿块。肿块边缘不清,似乳腺脓肿肿块大小不一。穿刺肿物常可抽出脓汁。有时肿物自然溃破而形成脓瘘脓肿溃破或切开后,经久不愈,或愈合后又重新有新的小脓肿形成,使炎症持续发展。
慢性期
当病情反复发作后,可出现1个或多个边界不清的硬结,多位于乳晕范围内,扪之质地坚实,与周围组织粘连固着与皮肤粘连则局部皮肤呈橘皮样改变,乳头回缩,重者乳腺变形。可见浆液性或血性溢液。腋窝淋巴结可扪及。临床上有时很难与乳癌相鉴别。本期病程长短不一,从数月到数年或更长。
以上临床表现不是所有病人都按其发展规律而出现,即其首发症状不一定是先出现乳头溢液或急性炎症表现,可能是先出现乳晕下肿块,在慢性期中可能出现经久不愈的乳晕旁瘘管。
乳腺导管扩张症诊断
对本病的诊断主要依靠详细询问病史,了解其临床过程,考虑其发病年龄,再结合下列几点常可作出正确诊断。
1.本病多见于40岁以上非哺乳期或绝经期妇女常有哺乳障碍史。病变常限于一侧,但亦有两侧乳腺同时受累者。
2.乳头溢液有时为本病的首发症状,且为惟一体征。可见单孔或多孔溢液,其性质可为浆液性或血性。多个部位压迫乳腺,均能使分泌物自乳头溢出,病变常累及数目较多的乳管也可占据乳晕的一大半。乳头溢液常为间歇性,时有时无。
3.有时乳腺肿块为首发症状肿块多位于乳晕深部,边缘不清早期肿块即与皮肤粘连,甚似乳癌。
4.若肿块已成脓,常伴有同侧腋窝淋巴结肿大,但质地较软有压痛,随病情进展肿大的淋巴结可逐渐消退。
5.因乳腺导管壁及管周纤维组织增生及炎症反应,以致导管短缩、牵拉乳头回缩。有时由于局部皮肤水肿,而呈“橘皮样”改变。
6.X线乳腺导管造影可清楚地显示扩张的导管和囊肿了解其病变范围。
7.肿物针吸细胞学检查,常能抽出脓样物或找到中性白细胞、坏死物及大量浆细胞、淋巴细胞及细胞残核,对本病的诊断及鉴别诊断非常有帮助。肿物切除后行病理学检查是最可靠的诊断依据。
乳腺导管扩张症鉴别诊断
由于本病的病理改变和临床表现较为复杂,因而常易与急性乳腺炎、乳腺囊性增生病,特别是导管内乳头状瘤、乳腺癌相混淆。文献报道本病术前临床误诊率高达67.4%,其中误诊为乳腺癌的占16.5%。因误诊为乳腺癌而误行乳腺根治术者也为数不少。由此可见本病的鉴别诊断的重点应放在乳腺癌上。
乳腺癌
其与乳腺导管扩张症的鉴别可归纳为以下几点。
(1)乳腺癌起病缓慢,常在无意中发现乳内肿块,肿块发现之前不伴炎症表现而乳腺导管扩张症在肿块出现之前常有局部炎症表现并由急性转为慢性的过程。
(2)乳腺癌的肿块多位于乳腺外上、内上象限而乳腺导管扩张症的肿块多位于乳晕下。乳腺癌的肿块,常是由小变大不断发展增大的过程。由乳腺导管扩张症的肿块,可由肿大变为缩小和反复发作的过程
(3)乳腺癌的肿块常在晚期才与皮肤粘连,出现“橘皮样”改变和乳头凹陷。而乳腺导管扩张症的肿块早期即与皮肤粘连并出现乳头凹陷。
(4)乳腺癌的腋下淋巴结,常随癌症的病程进展而肿大且质硬,彼此粘连融合成
团。而乳腺导管扩张症在早期即可出现腋窝淋巴结肿大,且质软,有压痛。随着局部炎症的消散,淋巴结可由大变小甚至消失
(5)乳腺X线导管造影,在乳腺癌时见导管有增生及破坏,管壁有中断,失去连续性。而乳腺导管扩张症时,则见导管扩张增粗,管壁光滑、完整、延续,无中断及破坏。
(6)肿块针吸细胞学检查,乳腺癌常可找到癌细胞。而在乳腺导管扩张症时肿物针吸及乳头溢液涂片,常可找到坏死物、脓细胞、浆细胞、淋巴细胞泡沫细胞等。
临床鉴别诊断还有困难时,可行术前活检或术中冰冻切片检查,以便确诊
导管内乳头状瘤
导管内乳头状瘤与乳腺导管扩张症都有乳头溢液。前者常为血性、浆液血性或浆液性,一般仅累及一支导管,按压乳晕区某一“压液点”时乳头才有溢液。而后者的溢液则多为浆液性少见血性、浆液血性,常累及多个导管呈多管溢液,按压乳腺几个不同部位均能使乳头溢液。乳腺X线导管造影:导管内乳头状瘤表现为大导管内有圆形或卵圆形充盈缺损,多为单发也可多发,可引起导管不完全阻塞或中断。近侧导管扩张。而乳腺导管扩张症时,常表现为多个大、中导管扩张,少数可呈囊状扩张,扩张的导管常迂曲走行,呈蚯蚓状。根据以上所见,常能鉴别诊断。
乳腺结核
乳腺结核在乳腺内可表现为结节性肿块、质硬边界不清,活动较差,病程较长。常形成经久不愈的瘘管,从瘘管中流出干酪样坏死物,瘘管分泌物涂片,若发现抗酸杆菌可确诊。乳腺导管扩张症在脓肿形成后亦可溃破形成瘘管,从瘘管中流出脓性物。涂片检查有脓细胞坏死物浆细胞、淋巴细胞。若诊断有困难时,可将肿物切除行病理活检确诊。
乳腺导管扩张症检查
实验室检查
1.肿物针吸细胞学检查,常能抽出脓样物;镜检可见中性白细胞坏死物及大量浆细胞、淋巴细胞及细胞残核等。
2.组织病理学 肿物切除后行病理学检查是最可靠的诊断依据。标本可见扩张的导管内充满黄褐色、奶油样或豆腐渣样黏稠物。管周可有纤维组织增生和透明变性。镜检可见扩张的导管上皮细胞萎缩、变薄,脱落的上皮细胞与类脂物质充满和堵塞管腔,部分管壁破坏。管周组织内有大量浆细胞、组织细胞、中性白细胞及淋巴细胞浸润。
其它辅助检查
1.X线造影 导管腔呈中度至高度不规则的扩张,走行迂曲(图2),管壁光滑、完整、延续,少数呈囊状或梭状扩张。扩大的管腔内无占位征象,造影剂均匀地充盈管腔,可与乳癌区别。
2.B超检查 导管呈中度至高度扩张,粗细不均,迂曲走行。少数可呈囊状或梭状扩张,管腔中央可有碎片形成的回声影。
相关检查
浆细胞
淋巴细胞
乳腺导管扩张症治疗
手术治疗
手术治疗是本病有效的治疗方法。根据不同的发展阶段采取不同的手术方法。
(1)乳管切除术:适用于病程早期,乳晕下导管普遍性扩张及乳晕下肿块伴乳头溢液者,其方法是沿乳晕边缘作弧形切口,保留乳头,从乳头以下切除所有扩张导管,并楔形切除乳晕下的乳腺肿块组织
(2) 乳腺区段切除术:适用于乳晕下肿块且伴有乳腺导管周围炎者。术中应将此区域所属大导管及肿块周围组织,从乳头起一并切除以防止术后形成乳晕下囊肿乳腺瘘管及乳头溢液。
(3)单纯乳腺切除术:适用于病变广泛,肿块过大,特别是位于乳晕下与皮肤粘连形成窦道者。可行经皮下乳腺全切或乳腺单纯性切除术。
中医中药治疗
(1)初期:乳头凹陷有粉刺样分泌物,气味臭秽,或伴有乳晕部疼痛不明显的肿块时,治以疏肝理气,调摄冲任。
柴胡、郁金、延胡索、生山楂、芡实、苁蓉、仙灵脾、路路通 (各)9g,牡蛎、蒲公英、白花蛇舌草、生谷麦芽(各)30g。
(2)急性期:乳晕部肿块增大胀痛显著,形成脓肿,有波动感,全身出现怕冷、发热、头痛等症状,治以清热解毒,祛瘀消肿。
银花、连翘、黄苓、皂角刺(各)12g,蒲公英30g,全瓜萎、赤芍生地、半枝莲、丹参、生黄芪(各)15g,炙僵蚕9g,白花蛇舌草50g。
(3)亚急性期:此时全身及局部炎症反映减轻,局限性肿块已溃破,脓性溢液不止,形成窦道或瘘管时,治以清热消肿,活血祛瘀。
蒲公英、全瓜蒌丹参、虎杖(各)15g,银花、连翘莪术、生山楂、夏枯草留行子、桃仁、赤芍(各)9g,当归12g 白花蛇舌草30g
(4)慢性期:亚急性过后,局部感染得到控制,残留窦道、瘘管、溃口常有脓性分泌物溢出,乳房皮肤“橘皮样”或变形,此时一般不内服中药治疗,应行窦道或瘘管切开、搔刮术,切去外露的硬韧管壁及 瘢痕组织、变形的皮肤,尽量保存乳头组织术后用提脓祛腐的八二丹棉球嵌塞创面,每天换药1次,5~7天后脓腐减少,改用九一丹嵌塞,7~10天脓腐排尽后,创面嫩红有肉芽形成时,改用生肌散敛创收口。此类手术的优点是病人痛苦小组织损伤少,复发率低基本保持乳房外形。[1]
乳腺导管扩张症预防
妇女应每年定期做乳腺检查做到及早发现正确诊断治疗。
| ||||||||